高压氧综合治疗非特异性间质性肺炎1例
非特异性间质性肺炎(nonspecific interstitial pneumonia,NSIP)是一种较常见的呼吸系统疾病,该病病因不清,临床表现主要以进行性加重的呼吸困难和咳嗽为主。随着病情的发展可出现肺功能下降,限制性通气障碍、弥散功能(DLCO)降低、低氧血症、呼吸衰竭、需呼吸机辅助呼吸的情况。到目前为止,对该病缺乏有效和公认的治疗方法,严重威胁患者的生命与健康。我院在治疗1例脑梗塞伴NSIP患者时发现,在头昏、头痛、眩晕减轻的同时,肺部情况也较前有较明显的改善,可谓“歪打正着”。
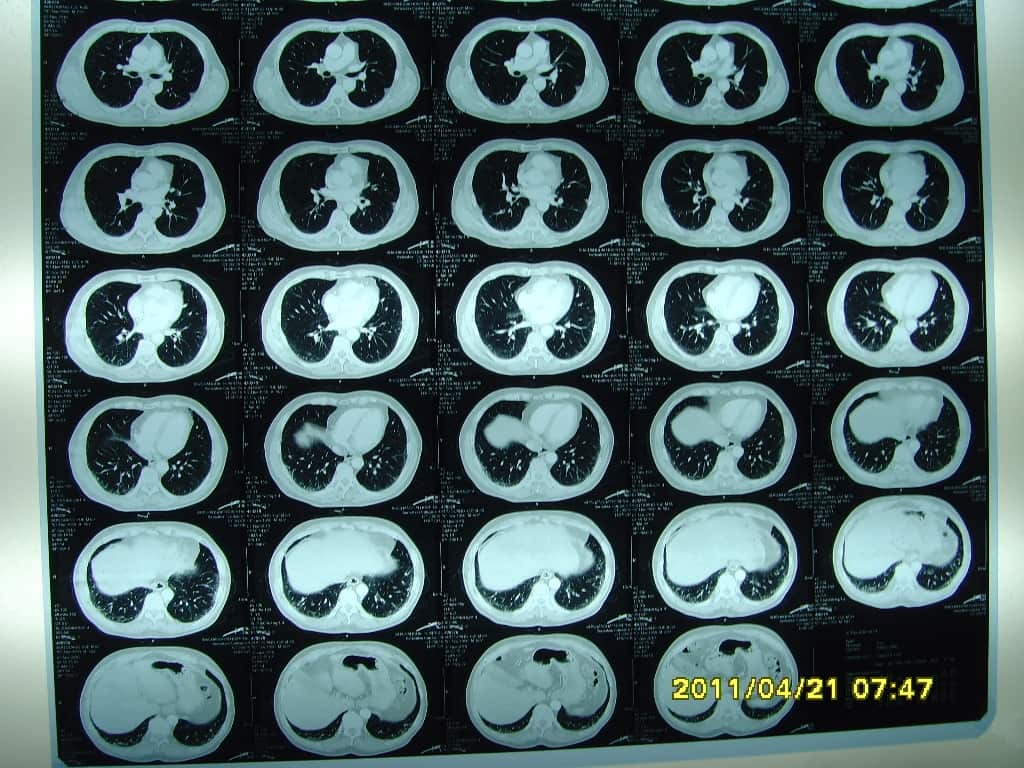
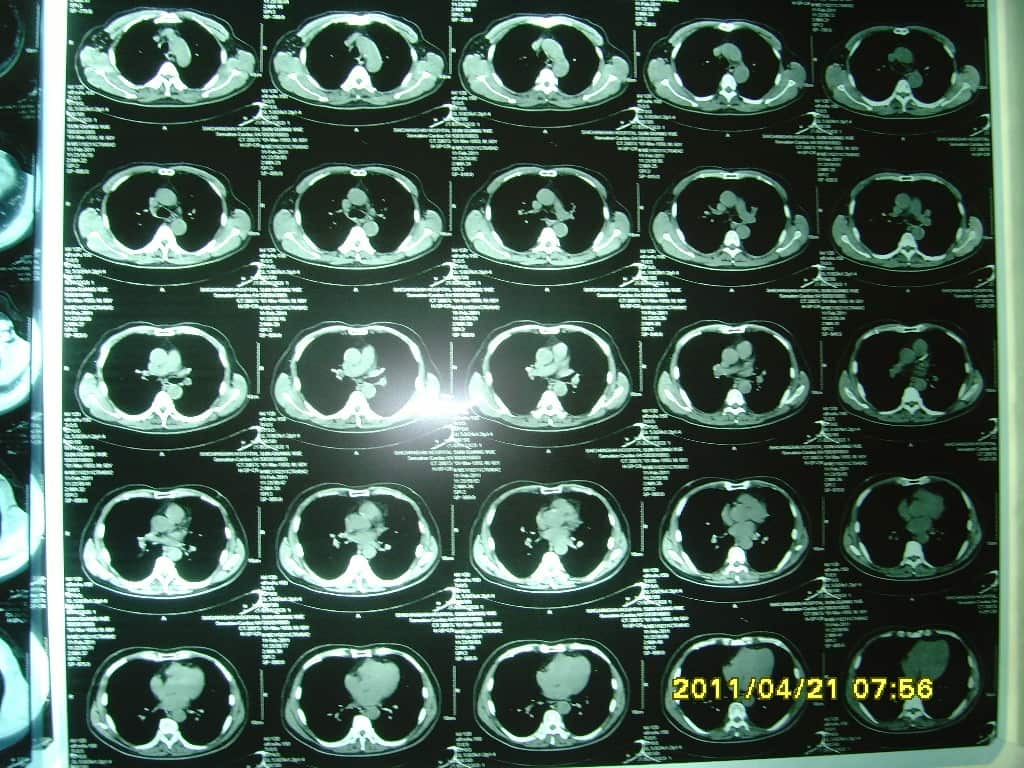
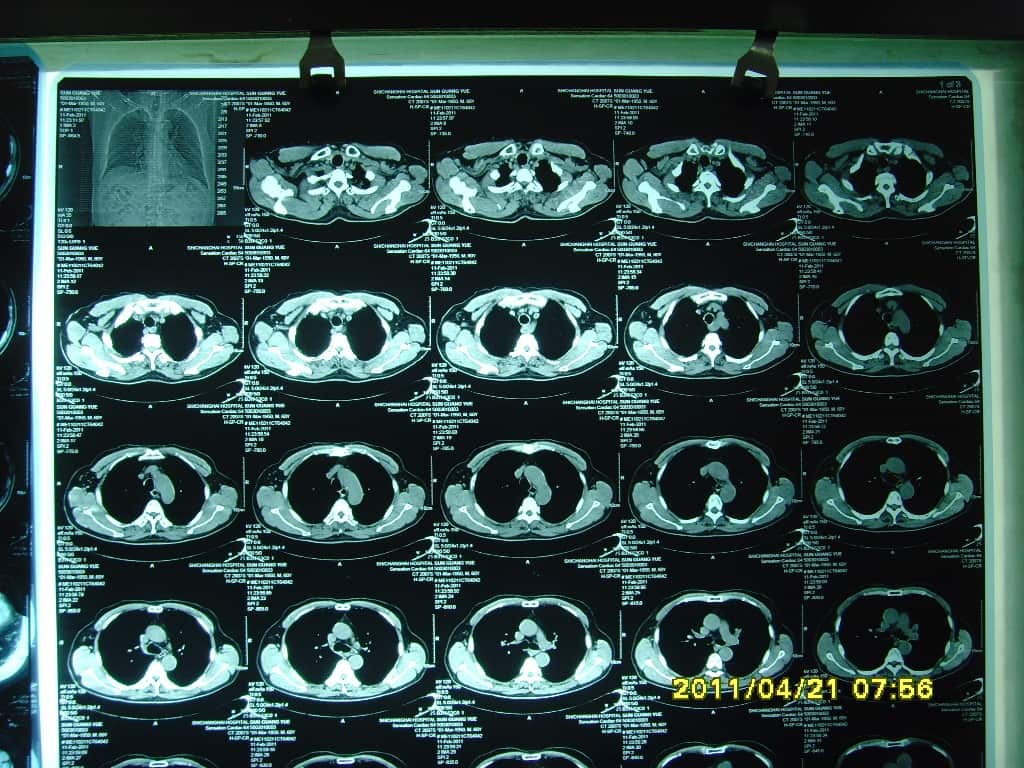
患者男,61岁,医师。入院时,头昏、头痛、眩晕2月余,呼吸费力,伴干咳,活动后加重半年余。吸烟30余年,否认其他病史。查体神清,合作,语言可,理解力、记忆力、判断力、反应力均可,眼球各方向运动无障碍,左视时可引出短阵眼颤,五官基本正,伸舌居中,面部感觉对称。四肢感觉、活动可。Hoffmann’s(-)、Babinskin’s(-)、Chaddock’s(-)、踝阵挛(-)。血压:136/90mmHg,HR 96次/min,杂音无,A2>P2;桶状胸,两肺呼吸音略粗,有罗音。杵状指可疑。肺功能检查发现,1.肺活量百分比轻度下降、2.最大通气量百分比轻度下降、3.用力肺活量百分比稍有下降、4.用力呼气容积百分比检查正常、5.最大吸气压容积百分比检查下降、6.最大呼气压容积百分比检查下降、7.弥散功能百分比检查正常、8.闭合容积检查正常。经头颅灌注、多排螺旋CT容积扫描发现“双侧颈内动脉钙化斑块”,“颅内动脉硬化狭窄”,“基底节区脑梗死”。同时CT还发现,双肺间性质改变,肺气肿,左侧裂间胸膜局部增厚,弥漫性结节,条索状阴影,有网格样改变(见下CT图片),诊为间质性肺炎。
于2010年11月10日入院。在常规治疗的基础上开始高压氧治疗。压力:2.2ATA,稳压吸氧时间:80分钟,每天1次,偶有间断。2011年2月起,每周高压氧治疗3次。
高压氧综合治疗一个月后,患者自觉头昏、头痛明显减轻,眩晕消失,眼颤消失,精力较前充沛;三个月后自觉呼吸顺畅,干咳减轻;血压:130/80mmHg,HR 82次/min,杂音无,A2=P2;桶状胸,两肺呼吸音清,罗音无。2011年2月12日复查肺功能检查发现:1.FEV1/FVC为84%,FEV1%为99%、2.舒张试验阴性:FEV1改善量为100ml,改善率为3%、3.DLCO百分比为85%,弥散功能正常。提示:1.肺活量百分比检查正常、2.最大通气量百分比大致正常、3.用力肺活量百分比检查正常、4.用力呼吸容积百分比检查正常、5.最大吸气压容积百分比检查正常、6.最大呼气压容积百分比检查正常、7.弥散功能百分比检查正常、8.闭合容积检查正常。
2011年4月30日胸部PA位平片提示:双肺纹理增多。CT示:双肺间性质改变较前减轻,肺气肿基本同前,弥漫性结节和条索状阴影减轻,网格样改变基本消失(见CT图片)。
讨论
NSIP属特发性间质性肺炎(Idiopathic Interstitial Pneumonia,IIP)范畴,是特指原因不清的肺实质的纤维化性疾病。按照2002年美国胸科协会(ATS)和欧洲呼吸协会(ERS)对IIP的分类[1],可分为特发性肺纤维化/隐源性纤维化性肺泡炎(IPF/CFA)、非特异性间质性肺炎( non-specific interstitial pneumonia,NSIP)、隐源性机化性肺炎(cryptogenic organizing pneumonia,COP)、急性间质性肺炎(acute interstitial pneumonitis,AIP )、脱屑性间质性肺炎(desquamative interstitial pneumonia,DIP )、呼吸性细支气管炎合并间质性肺病(respiratory bronchiolitis interstitial lung diseasecombined,RBILD)、淋巴细胞性间质性肺炎(1ymphocytic interstitial pneumoma,LIP)。NSIP病因不清,可能遗传因素[2]、吸烟[3]、病毒感染[4]、胃食管反流[5]、木尘或金属粉尘[4]、药物[4,6]等因素有关。
NSIP迄今为止,治疗IPF尚无疗效确定的药物或方法,目前临床常规使用的治疗药物包括糖皮质激素[7]和免疫抑制剂[8]治疗,另外还有细胞因子和中药治疗等均不能改善预后,中位生存期约为2.8年[9]。由于治疗措施的不尽人意,有人将肺移植看作是惟一可以改善患者生存预后的方法,但手术风险很大,器官来源不足,要成为间质性肺炎患者的常规治疗方法看来也是遥不可及。
本例患者因脑梗塞,头昏、头痛、头晕来行高压氧综合治疗。一个月左右,患者神经系统的症状就明显改善。随后患者发现呼吸费力,活动后气急的情况有所减轻,干咳也减少。肺功能检查发现肺活量由轻度下降转为正常,最大通气量百分比轻度下降转为大致正常,用力肺活量百分比稍有下降转为正常,最大吸气压容积百分比检查下降转为正常。肺CT扫描发现,弥漫性结节和条索状阴影减轻,原先肺组织的网格样改变基本消失。
高压氧综合治疗后患者肺组织发生的变化令人欣喜和意外,也不太好解释。因为患者在高压氧治疗的同时,还使用了其他药物,究竟患者肺部发生的这些变化是药物的作用还是高压氧的作用,或是药物与高压氧的共同作用,不得而知。然而,假若这种变化是与高压氧有直接或间接关系的话,自然是与供氧有关。这些变化是高压氧丰富的氧供纠正了肺组织的缺氧状态引起的,还是高压氧通过免疫系统的调解作用引起的[10],甚或还有其他未知的途径,均值得临床和基础方面的进一步研究。
参考文献:
1.ATS/ERS.American Thoracic Society/European Respimtory Society international multidisciplinary consensus classification of the idiopathic interstitial pneumonias.Am J Respir Crit Care Med,2002,165:277-304.
2.Lynch JP 3rd,Saggar R,Weigt SS,et a1.Usual interstitial pneumonia.Semin Respir Crit Care Med,2006,27:634-651.
3.Hidalgo A,Franquet T,Gimenez A,et a1.Smoking-related interstitial lung diseases:radiologic-pathologic correlation.Eur Radiol,2006,16:2463-2470.
4.Garantziotis S,Schwartz DA,Host-environment interactions in pulmonary fibrosis.Semin Respir Crit Care Med,2006,27:574-580.
5.Raghu G,Freudenberger TD,Yang S,et a1.High prevalence of abnormal acid gastro-oesophageal reflux in idiopathic pulmonary fibrosis.Eur Respi J,2006,27:l36-142.
6.Center DM.Taking the“idio”out of idiopathic pulmonary fibrosis:a call to arms. Am J Respir Crit Care Med.2007,175:l101-l102.
7.Drent M,Du Bois RM,Poletti V.Recent advances in the diagnosis and management of nonspecific interstitial pneumonia.Curt Opin Pulmon Med,2003,9:411-417.
8.Nanki N,Fujita J,Yamaji Y,et a1.Nonspecific interstitial pneumonia/fibrosis completely recovered by adding cyclophosphamide to corticostcroids.Intern Med,2002,41:867—870.
9.Tzilas V,Koti A,Papandrinopoulou D,et a1.Prognostic factors in
idiopathic pulmonary fibrosis.Am J Med Sci,2009,338:481-485.
10. 刘青乐,杭晓华,钱炳龙,蒋美英。高压氧对荷瘤鼠淋巴细胞功能的影响。中华航海医学与高气压医学杂志,2006,13(2):92-94
 此主题相关图片如下:
此主题相关图片如下: